Chère lectrice, cher lecteur,
C’est une histoire fabuleuse qui vient d’être publiée dans le Journal of International Medical Research1.
Celle d’un homme de 82 ans, atteint de la maladie d’Alzheimer, avec des symptômes de plus en plus lourds (confusion, perte de mémoire, dépression, perte d’indépendance etc.)
Comme de nombreux patients touchés par cette maladie, cet homme recevait un traitement médicamenteux sans aucun effet positif.
Et puis, si on peut dire, il a eu la « chance » d’être atteint d’une autre maladie…une infection bactérienne aux Clostridioides difficile, bactéries résistantes aux multiples antibiotiques prescrits.
Je dis « la chance » parce ce que cela a décidé son médecin à pratiquer sur ce patient une opération peu ordinaire…mais totalement déterminante. Une transplantation fécale.
Une transplantation du microbiote fécal (TMF), consiste à introduire dans le tube digestif d’un malade des matières fécales d’un donneur sain afin de reconstituer la biodiversité de sa flore intestinale.
Plusieurs voies d’administration sont possibles : soit par une sonde insérée dans le nez jusqu’à l’intestin, par coloscopie (la sonde est alors introduite au niveau de l’anus) ou par lavements.
Au IVe siècle déjà, le médecin et pharmacien chinois Ge Hong, administrait en effet des « suspensions fécales » pour traiter les intoxications alimentaires et les diarrhées sévères.
La médecine chinoise a poursuivi cette utilisation d’excréments, sous forme sèche, fraîche ou fermentée pour traiter des maux intestinaux, la douleur ou la fièvre…
Il faut reconnaître qu’au premier abord, l’idée n’est franchement pas séduisante.
Les médecins chinois eux-mêmes avaient senti le coup puisqu’ils avaient rebaptisé le procédé sous le nom de « soupe dorée », histoire de le faire mieux accepter…
Toujours est-il que la médecine moderne l’a redécouvert il y a quelques années, avec la publication en 2013 d’une étude dans le New England Journal of Medecine, révélant l’efficacité très prometteuse de la transplantation fécale face aux infections à la bactérie Clostridium difficile.
Mais elle est envisagée comme approche thérapeutique dans le cadre de pathologies très variées, dès lors qu’elles sont associées à un déséquilibre de la flore intestinale :
Actuellement, plus de 200 essais cliniques sont organisés à travers le monde, sur des thèmes aussi variés que le syndrome de l’intestin irritable, le diabète, les maladies auto-immunes ou cardiovasculaires… et même des troubles d’ordre neurologique.
Le cadeau de son épouse : son microbiote !
Dans le cas de notre patient de 82 ans, c’est sa propre épouse, saine d’esprit, sans signes et symptômes de déficience cognitive, qui a joué le rôle de donneuse.
Avec des résultats spectaculaires :
Deux mois après avoir lui transplanté un échantillon de microbiote sain, ses performances cognitives ne font que progresser, comme son humeur et son envie d’interaction sociale.
Après six mois, on ne parle plus d’un ralentissement, ni même d’une stagnation, mais bien d’une inversion de la maladied’Alzheimer.
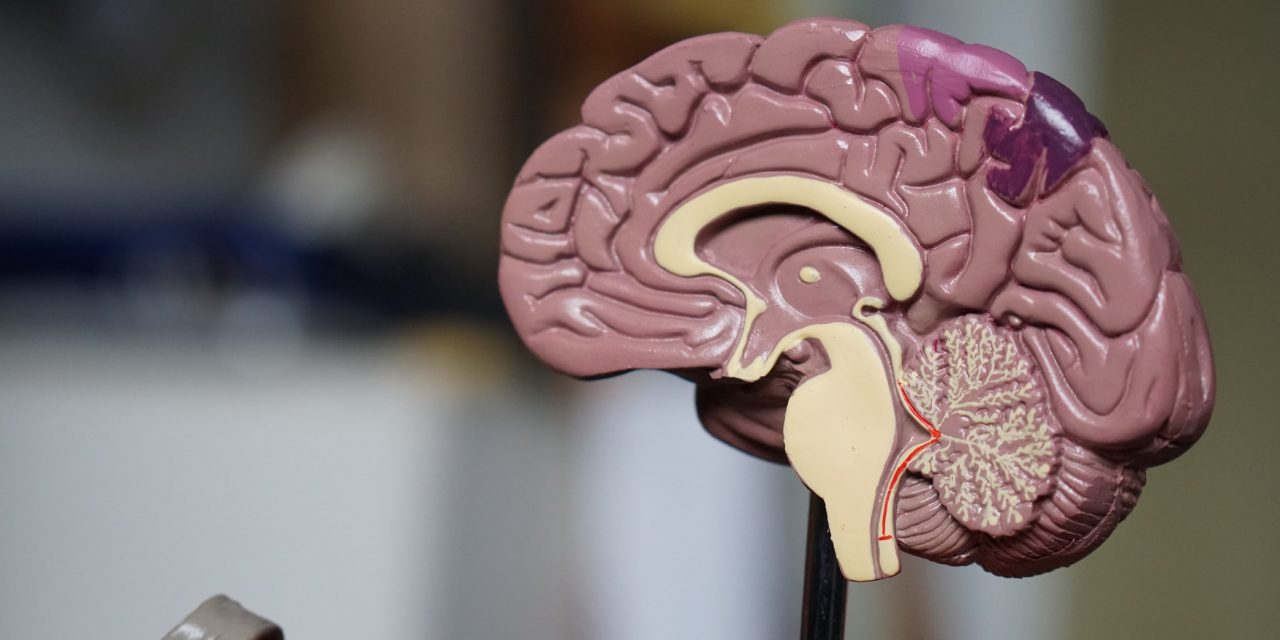
Pourquoi est-ce qu’on s’étonne encore du lien cerveau-intestin ?
C’est bien sûr un espoir fantastique.
Mais au risque de vous surprendre, je dois dire que cela n’a rien de franchement surprenant.
Le lien entre les pathologies neurodégénératives et le microbiote ne date pas d’hier.
Les scientifiques et médecins savent depuis longtemps qu’intestin et cerveau communiquent sur le plan nerveux, vasculaire et immunitaire.
Il y a comme une autoroute entre ces deux sphères.
Les soucis de l’un peuvent rapidement devenir un problème pour l’autre, et vice versa.
Surtout si les barrières protectrices chargées d’isoler la sphère cérébrale de la sphère digestive s’altèrent.
Or on sait que :
- La richesse de notre microbiote (en quantité et variété de bactéries) décline avec l’âge ;
- La barrière intestinale devient perméable en cas de dégradation du microbiote, laissant alors passer dans le sang des éléments indésirables, de trop gros volume, « inconnus » du système immunitaire qui s’enflamme ;
- La barrière hématoencéphalique est altérée dans la maladie d’Alzheimer c’est-à-dire que l’enveloppe physiologique du cerveau ne reste pas totalement imperméable et que des éléments indésirables peuvent venir altérer le système nerveux ;
Ainsi ces deux organes, cerveau et intestin, s’influencent mutuellement.
Encore davantage avec l’âge, lorsque la flore perd en richesse.
C’est un mariage pour le meilleur et pour le pire.
Certaines études prouvent ainsi que :
- La dépression pourrait être une conséquence d’un dérèglement dans l’équilibre bactérien du microbiote intestinal2 ;
- D’après les analyses du microbiote de 72 patients atteints de la maladie de Parkinson, on constate une modification de la composition de leur flore intestinale. Les chercheurs expliquent que certaines bactéries, quand elles sont présentes en abondance, déclencheraient les symptômes caractéristiques du malade parkinsonien : l’instabilité posturale et à la difficulté de se déplacer3 4
- D’autres études constatent aussi des changements de flore intestinale en cas de sclérose en plaque ou d’autisme5.
Alzheimer ne manque pas à l’appel
En 2018, des études présentées à la conférence de l’Association Internationale sur Alzheimer, ont montré que certaines bactéries intestinales pourraient « promouvoir la formation de plaques de protéines dans le cerveau ».
Or, la maladie d’Alzheimer se caractérise par l’accumulation de protéines amyloïdes et tau dans le cerveau.
Ainsi, certaines bactéries seraient à l’origine du symptôme clé à repérer pour diagnostiquer assez tôt la maladie d’Alzheimer6, et maximiser ses chances d’agir efficacement.
Lors de cette même conférence, d’autres chercheurs ont enfin montré qu’un changement alimentaire entraînant un rééquilibrage ou un renouveau dans la flore bactérienne pouvait réduire les plaques amyloïdes, diminuer l’inflammation et améliorer la mémoire !
On peut émettre l’hypothèse que c’est bien ce qui s’est passé pour ce patient de 82 ans.
Et que ce traitement sensationnel mérite des recherches plus poussées pour en comprendre tout le potentiel.
Santé !
Gabriel Combris
PS: Si vous cherchez des conseils pour prendre soin de votre flore intestinale, je vous propose de retrouver ma lettre sur le sujet en cliquant ici.
Sources :
1https:// journals.sagepub.com/doi/10.1177/0300060520925930
2 P. Strandwitz, et al., “GABA-modulating bacteria of the human gut microbiota”, Nature Microbiology, décembre 2018, DOI:10.1038/s41564-018-0307-3
3 Gut microbiota are related to Parkinson’s disease and clinical phenotype Filip Scheperjans MD, PhD https://doi.org/10.1002/mds.26069
4 https://www.cell.com/cell/fulltext/S0092-8674%2816%2931590-2
5 Madushani Herath et al., « The Role of the Gastrointestinal Mucus System in Intestinal Homeostasis: Implications for Neurological Disorders », Front. Cell. Infect. Microbiol., 2020, https://doi.org/10.3389/fcimb.2020.00248
6 http://alz.org/aaic/releases_2018/AAIC18-Tues-gut-liver-brain-axis.asp


Bonjour,j’en suis heureuse pour ce couple;je sais combien c’est dur d’avoir un mari qui a cette maladie terrible:le mien est décédé en Janvier 2018 à l’àge de 68 ans.Il ne pesait plus que 30kg et c’ètait un homme de stature moyenne:1,80m……..encore aujourd’hui je ne m’y fais pas.Merci de vos très intéressants articles.
Les transplantations fécales ne sont pas d’usage courant dans le milieu médical alors à quoi bon ? Je savais bien tout ça mais pour le mettre en pratique ,,,,,,,
bonjour, votre article est intéressant, il invite effectivement à la réflexion.
Proverbe oriental : pourquoi, vas tu chercher si loin en profondeur alors que tu ne vois pas ton propre cil.
Autrement dit, parfois avec rien on peut faire beaucoup !
Bernard CREMER TradiPraticien
Acuponcture, cours de Qigong, lampe Tdp
Merci pour toutes vos infos !!!!!!!! Mais quels hopitaux en France pratiquent cette méthode ? En fait, serait-il suffisant de rééquilibrer son microbiote (pré-probiotiques ? etc … ) ?Merci encore à vous tous
Bonjour, merci pour la positivité de votre article. Dans notre contexte sanitaire actuel, cela réconforte de voir que des solutions existent et qu’elles font leurs preuves.
Merci ?? Beaucoup pour toutes ces infos
Ou peut on trouver des hôpitaux ou autres qui pratiquent cette méthode si on leur demande?
Cordialement
nous prenons avec mon mari une gelule de lactibiane DES LABORATOIRES PILEJE par jour pour la flore intestinale est ce suffisant ,
5 souches microbiotes dosées à 10 milliards par gélules
bifidobactérium lactis LA303
lactobacillus acidophilus LA201
lactobacillus plantarum LA301
lactobacilius salivarius LA302
bifidobacterium lactis LA304
MERCI POUR VOTRE REPONSE
nous prenons du lactibiane tolerance dosées à 10 milliards par gelule est ce suffisant ?
merci
Bonjour, oui, je suis très intéressée par toutes vos lettres, mais plus particulièrement sur la maladie
d’ALZHZIMER. En effet, j’ai plusieurs membres de ma famille atteints de cette maladie ????.
Et moi même, je me surveille au quotidien, car je craint que cela m’atteigne aussi.
Merci pour toutes vos informations que je suit de très près.et qui donnent beaucoup d’espoir.
Merci infiniment, pour toutes vos recherches que je ne manque pas de partager au quotidien.
Francesca
L’intoxication au métaux lourds, dommage vous n’en parlez pas…qui détruit certaines bonnes bactéries du microbiote, et abîmé les cellules nerveuses digestives.
L’intoxication à l’aluminium à été mit en cause a plusieurs reprises dans cette terrible maladie.
Zéolite clipno…. Aide à se désintoxiquer des métaux lourds sans danger ni réactions comme pour la chorella que je ne conseillerais pas à tous….
Essayer la Zéolite au quotidien comme traitement de fond (en plus des traitements).bien espacer de 4h avec une prise de médicament.
1cuillere a café/jour durant qlq jours puis 1cuillere à café/jour 3fois/jour dans une eau peu minéralisée.
Important ne jamais utiliser d’ustencile en acier ou alu, cela desactivera la Zéolite.
Bon teste?
j ‘ai un syndrome des jambes sans repos qui est parait il un désordre identique à la maladie de parkinson
mais aussi depuis quelques année une colite lymphositaire dans vos recherches il semble que l ‘intestin joue un grand rôle dans cette equilibre et faire des recherches dans ce sens me semble être des pistes interressantes
Dieu vous garde.
Merci pour cette lettre. Ma maman vient de décéder il y a peu, elle avait la maladie d’Alzheimer depuis 2012… mon père l’avait aussi. Trop tard pour eux, mais qui sait cela pourrait m’être utile (j’ai 46 ans et je me demande si je pourrais être concernée vu que mes 2 parents ont été touchés…
Bonjour et merci pour vos courriers fort intéressants.
Ma question est : est-ce que cela s’applique à la démence sénile ?
Merci d’avance pour votre réponse.
Mme Elizabeth Grandin
Franchement ça m’intéresse, je vais voir ça de près. Bonne continuation.
Peut-on trouver aujourd’hui du microbiote en gellules ? Où ?
Je suis en recherche de l’endroit où l’on pratique la Transplantation du Microbiote Fécal. Mon gastro n’est pas bien au courant et il ne m’est d’aucune aide de ce côté
Christian Marzloff
bonjour, je cherche un traitement pour boue du engourdis
Bonjour,
Un médecin nutritionniste brésilien qui donne des conférences sur Youtube et qui a une grande renommée au Brésil garantit une nette amélioration de cette maladie avec l’huile de coco – 3 cuillères à soupe par jour…
y a-t-il une liste des médecins praticienns de cette thérapie? bonne soirée BAV Nicole
quand il y a atrophie du cerveau ça serait étonnant que le microbiote fasse effet arrêtez de faire croire aux gens vous faites du tort à la médecine naturelle
Bravo pour votre tolérance; votre esprit de compassion, et votre éducation sociale et comportementale !!!
comment et ou trouver un médecin capable de voire ces problèmes que vous décrivez. C’est très intéressant pour moi. Dans la petite ville ou j’habite, il est difficile de se soigner. Merci d’avance pour la réponse.
Bonsoir monsieur Combris. Pouvez vous me dire s’il existe des lettres concernant la sclérose en plaque?. Je suis très intéressé par cette approche microbiote/ sclérose en plaque parce que j’ai mon plus jeune fils âgé de 49 ans qui est soigné pour zéro résultat avec la médecine allopathique. Mon plus grand espoir serai de le voir guérir comme toute les personnes ayant un malade que l »on ne peux soigner au 21 ème siècle!!!! Je vous remercie pour toutes ces lettres qui apportent un beau jour, une solution pour un cas désespéré…… MERCI POUR TOUT
MARIE Hélène RANNAUD
Bonjour ,
Et s’agissant de la maladie d’alzheimer il me semble avoir lu que l’on retrouvait au niveau des entérocytes de la muqueuse intestinale les mêmes altérations que celles observées dans le cerveau ; mais qu ‘ en est-il de la maladie de Charcot ! certes il s’agit d’une maladie rare qui n’a pas de traitement curatif ;la destruction des motoneurones dans un procesus auto immun serait -il
également en rapport avec l’état du microbiote intestinal ,si tel était le cas cela ouvrirait enfin la possibilité d’une démarche thérapeutique ? une petite pensée pour ces malades qui assistent impuissants a la dégradation inexorable de leur système musculaire et l’effroyable sentiment de sentir prisonnier de son propre corps
Je désire avoir les coordonnées de médecins réalisant ce procédé.
Est’ce que les probiotiques ont un effet de régénération sur la FIBROMYALGIE ?
Bonjour Monsieur, Je suis très intéressée par ce sujet, mon mari at
eint de la maladie d’Alzheimer depuis fin juin 2016, je souhaite vivement avoir vos conseils pour essayer de le sortir de cette maladie. Il est né le 03 10 1931.
Je vous remercie sincèrement pour votre aide avec mes respectueuses salutations.
Mon mari est atteint de la maladie de Parkinson. Après avoir lu un article sur le bénéfice des transplantations fécales, j’ai recherché où il était possible de faire pratiquer ce genre d’opération. Réponse : hôpital St Antoine ou la Salpêtrière mais la priorité est donnée aux malades des intestins.
J’aimerais bien savoir vers qui nous tourner car cette maladie nous pourrit la vie depuis l’âge de 60 ans.
Avec mes remerciement et sincères salutations.
N. Lainé-Hermann
Bonsoir Mr Combris.
Pouvez vous me dire où faire pratiquer une transplantation fécale.
Mon épouse souffre de nombreux problème liés au microbiote, pour lesquels la médecine traditionnelle reste sans effet depuis des années, et ne font pas partis des protocoles étudiés.
Je vous remercie par avance.
Didier Philippe
Bonjour,
J’ai 51 ans et depuis l’âge de 18 ans je souffre de colopathie fonctionnelle. L’acupuncture couplée à l’homéopathie me soulage. Je précise que je fais attention à ma nourriture, beaucoup de légumes en évitant beaucoup ceux de l’hiver (choux, poireaux….), pas de plats cuisinés surgelés. Depuis quelque temps, ma mémoire est défaillante autant visuelle qu’auditive, ce n’est pas qu’une impression puisque mes proches me l’ont fait remarquer! J’avais déjà vu des émissions parlant de transplantation du microbiote notamment en Belgique mais est-ce que tous les généralistes ou les gastro entérologues seraient prêts à proposer cela en France? Comment doit-on procéder? J’en blague un peu en disant : »Alzheimer me guette »
mais cela m’angoisse…
Bonjour Monsieur Combris,
Merci pour votre excellent travail.
Connaissez-vous un médecin en région Lyonnnaise qui pratique la transplantation fécale ? Une personne de ma famille est atteinte de la maladie D’Alzheimer.
Cordialement
Gabriel MOUCHET
Nos connaissances bactériologiques datent de 200 ans environ. Ce qui explique en partie, les difficultés que nous avons à comprendre l’épidémie de la Covid 19 actuelle. La majorité d’entre nous considère les bactéries et les virus comme des intrus qu’il faut détruire coute que coute. A aucun moment nous n’envisageons un rôle bénéfique des virus et bactéries. Nous devons admettre maintenant, que les bactéries et les virus ont un rôle capital dans la mise en place de notre système immunitaire. C’est le cas pour la Covid-19. Ceci nous permettrait d’envisager les bonnes solutions pour vivre avec la Covid-19.
Oui…merci pour la qualité de vos lettres toujours très à jour…concernant les nouveautés.
Amicalement
ma mère ayant été tteinte d’un Altzheimer, votre article m’a beaucoup intéréssée.Où trouver un spécialiste de ce type de traitement
Merci pour vos articles tres interessants, serait il possible d’avoir une liste de therapeutes qui pratiquent ce genre d’examens ? On ne sait pas toujours à qui s’adresser et on se sent souvent demunis devant ces maladies degeneratives.
Bonne journee à vous. Isabelle
Bonjour je vient de lire cette lettres
Si cela fonctionne vraiment bien alors on fonce pour guérir cette terrible dégénérescence
Pour en sauver d’autres patients
C’est à peine croyable mais la greffe fecale ne me surprend pas c’est 1 piste à explorer
SANTÉ
Gilles Bertin
Je suis très intéressée bien sur car je vis l’enfer avec mes intestins mais où trouver les médecins qui vous écoutent qui pratiquent ce que vous écrivez??? Dès que que vous allez voir un médecin c’est la colposcopie avec anesthésie générale et puis quoi après? Alors nous informer sur cette pratique c’est formidable mais donnez nous les endroits SVP ce serait génial Je vous en remercie
ma mère ayant été tteinte d’un Altzheimer, votre article m’a beaucoup intéréssée.Où trouver un spécialiste de ce type de traitement
merci merci
Bonjour mon mari est atteint de la maladie de Parkinson depuis 2017 toujours sous modopar il a parfois des absents entre le cerveau et la coordination Dans ces mouvements.. .y a t il un moyen d’avancer dans cette pathologie.
Mais qui en France pratique ce genre d’intervention ??????
Cela paraît tellement simple !!!!!!
Trop peut être !!!!! Pas assez cher ?
il y a une autre explication pour les « plaques amiloïdes »: le manque de sommeil profond qui induit une diminution d’un certain courant de lavage des neurones. Du coup les plaques s’agglutinent contre les neurone…
Bonjour,
je viens juste de lire votre lettre et je suis vraiment intéressé par ce procédé qui me semble assez prometteur.
Effectivement ma mère âgée de 75 ans est atteinte le cette maudite maladie et ont en souffre énormément mes soeurs et moi même
sans trouvez le moindre remède .
donc voici mes questions : y’a t’il des médecins qui pratique ce genre de transplantation?
et comment savoir si ont a une microbiote saine?
cordialement
Ou peut on trouver un médecin qui accepte de faire une transplantatlon fécale
Votre lettre est très interressante merci
D une manière générale tous ce que je lis de vous et de vos confrères donne de bonnes informations mais on ne sait pas où s adresser pour obtenir les produits ou dans le cas présent l information
Encore merci
Bonjour, il y a un centre gastro du côté de Rennes que le fait depuis qlq années. Sinon 3-4centres gastro en chu le font en France même si cela reste confidentiel hélas.
Pour savoir si la matière du donneur est bonne, juste une analyse des matières fécales du donneur.
Si bon, la matière passe dans une sorte de centrifugeuse, puis transplantée pas fibroscopie.
Procédure courte et sans douleur.
Cette procédure est utilisée dans certains pays pour d’autres maladies comme la maladie de Crohn, et pas mal de maladies inflammatoires et dégénératives (1petite étude avait été faite sur des maladies dégénératives musculaires avec succès)…donc bcp d’espoir
je suis désolée mais je pense ne pas avoir reçu les lettres ou alors j’ai oublié !
Votre analyse m’a beaucoup surpris, malgré que j’étais déjà convaincu de la liaison cerveau -intestin.
Ce qui revient à dire que des méthodes ancestrales doivent être prises en compte.
Félicitations pour vos conseils très précieux.
bravo pour cette lettre qui semble avoir un énorme succès . J y avais pensé pour moi meme mais j ai depuis avancé dans la compréhension de mes pb de ventre …(aucune acidité stomacale a jeun au test bicarbonate sodium ). Je ne digère pas la viande, surtout la viande rouge .Jai donc arrèté d en manger depuis ~30 ans ,elle me provoquait des pustules sur plusieurs endroits du corps avec perte de poids vertigineuse.
SALUTATIONS